A psoríase é unha enfermidade crónica da pel de orixe non infecciosa. Segundo as estatísticas, 3, 7% da poboación mundial sofre psoríase. A xente chama a enfermidade "psoríase".
A psoríase non depende do xénero, non é contaxiosa; desenvólvese máis comúnmente entre os 14-27 anos. A enfermidade caracterízase pola aparición de escamas vermellas en forma de placa (mancha) cuberta de escamas brancas. Unha mancha (ou varios puntos) pode estar en calquera parte do corpo, pero a maioría das veces en lugares con pel delgada e seca: cóbados, xeonllos, lumbar, coiro cabeludo.
As manchas son de diferentes tamaños e molestas de diferentes xeitos: nalgúns pacientes só se nota a irritación da pel; noutros pacientes vense afectadas grandes áreas da pel, o que se asocia con molestias, comezón, dor, insomnio e deterioro da calidade de vida.
A psoríase é unha enfermidade crónica caracterizada por períodos de exacerbacións (erupcións cutáneas) e remisión (síntomas diminuíndo).
A psoríase adoita dificultar o embarazo.
Causas da psoríase
A psoríase é un proceso sistémico que afecta non só a pel senón a todo o corpo. Non se comprenden completamente as causas da psoríase, pero crese que hai varias: neuroxénicas (por estrés), hereditarias, infecciosas, virales, mixtas (danos na pel coa penetración de estafilococos en combinación con calquera dos motivos anteriores), etc. Neste caso, actívase a inmunidade celular e humoral e desenvólvese un proceso autoinmune de dano celular, especialmente as células da pel (epiderme).
Ademais de activar a inmunidade, o metabolismo está interrompido. A enfermidade é exacerbada por unha herdanza cargada. Como resultado, a renovación (rexeneración) das células é acelerada 3-5 veces - as placas de psoríase fórmanse na pel.
Sen un tratamento oportuno, a lesión agrávase: as manchas de pel medran, rachan, engrosan; As uñas destrúense, as articulacións están afectadas, etc.
O 80% da calidade de vida dun paciente con psoríase depende do diagnóstico oportuno e do tratamento adecuado.
Enumeramos de novo os factores que contribúen á aparición da enfermidade:
- mala herdanza. Os científicos identificaron 9 xenes que determinan o desenvolvemento da enfermidade, pero a súa interacción non está clara. É ben sabido que o 15% da psoríase é herdada de parentes de 1a e 2a xeración;
- Estrés, tensión nerviosa, depresión. Demostrouse que o estrés agrava a psoríase no 70% das veces;
- desequilibrio hormonal;
- Disbiose;
- Trastornos metabólicos, drogodependencia;
- Colite e infeccións parasitarias (vermes redondos, lamblia, infeccións intestinais, etc. );
- Infeccións virais;
- estreptodermia; Candidose da pel;
- Alerxias.
Síntomas da psoríase
Nas primeiras fases, as erupcións psoriásicas teñen forma de placas vermellas (manchas) con escamas escamosas. A aparición dunha placa cutánea vai acompañada de coceira severa. Hai unha capa máis densa (queratinosa) baixo as escamas.
Aquí están as 6 formas principais de psoríase; cada un ten os seus propios síntomas:
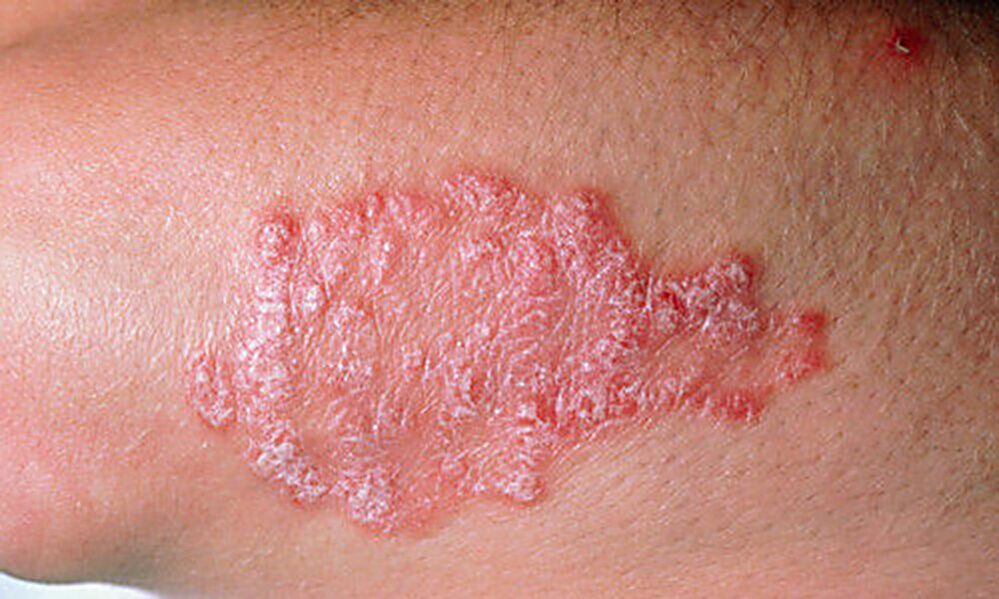
A psoríase en placas ocorre no 85% dos pacientes. Caracterízase por erupcións cutáneas secas e rosadas que sobresaen por riba da pel e están cubertas de escamas prateadas. A pel das áreas afectadas adoita despegarse; aquí é onde quedan as manchas vermellas, que sangran durante o trauma. No 60% dos casos, as placas fusiónanse en placas grandes.
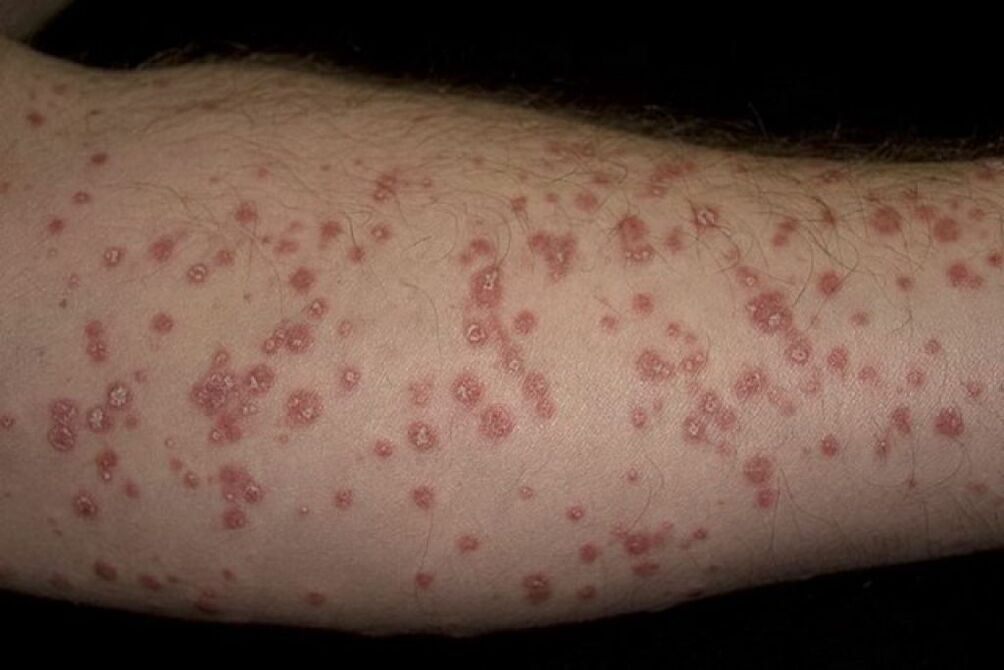
A psoríase gutata caracterízase por moitas lesións pequenas e secas en forma de gotas rosas que sobresaen sobre a superficie da pel. As erupcións cutáneas localízanse nas coxas e nas pernas e afectan a grandes áreas do corpo. No 60% dos casos, a psoríase guttata empeora despois da infección estreptocócica.
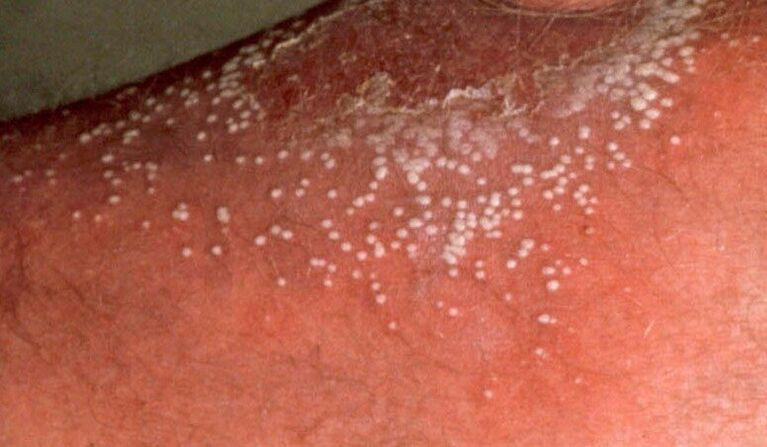
A psoríase pustulosa pódese recoñecer por vesículas cutáneas cheas de líquido claro. As vesículas están rodeadas de pel enrojecida e edematosa. As pernas e as coxas son máis comúnmente afectadas.
A psoríase dos flexores maniféstase como manchas vermellas lisas e non escamosas que se localizan na zona dos pregamentos da pel: a superficie lateral das coxas, as axilas e a zona dos xenitais externos. A irritación mecánica (fricción fisiolóxica) lesiona as manchas, sangramentos e supuracións.
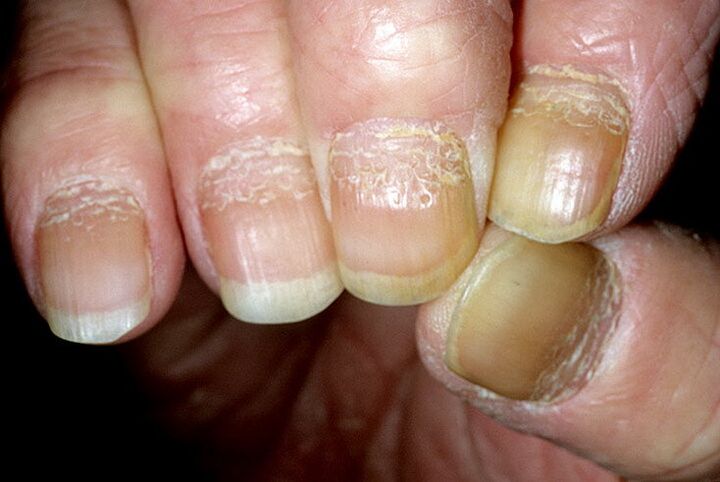
A psoríase das uñas maniféstase pola decoloración, a aparición de manchas e liñas transversais nas uñas. A pel arredor da lesión está endurecida. A medida que a enfermidade progresa, a uña decárase, engrosase e despois seca ou cae.
Artrite psoriásica (15% dos casos). Todas as articulacións están afectadas, pero con máis frecuencia as pequenas: as falanxes das mans e os pés. Os dedos vólvense coma salchichas. A psoríase das articulacións leva a bursite, dificultando unha persoa.
Falemos das lesións da cabeza e dos cóbados por separado.
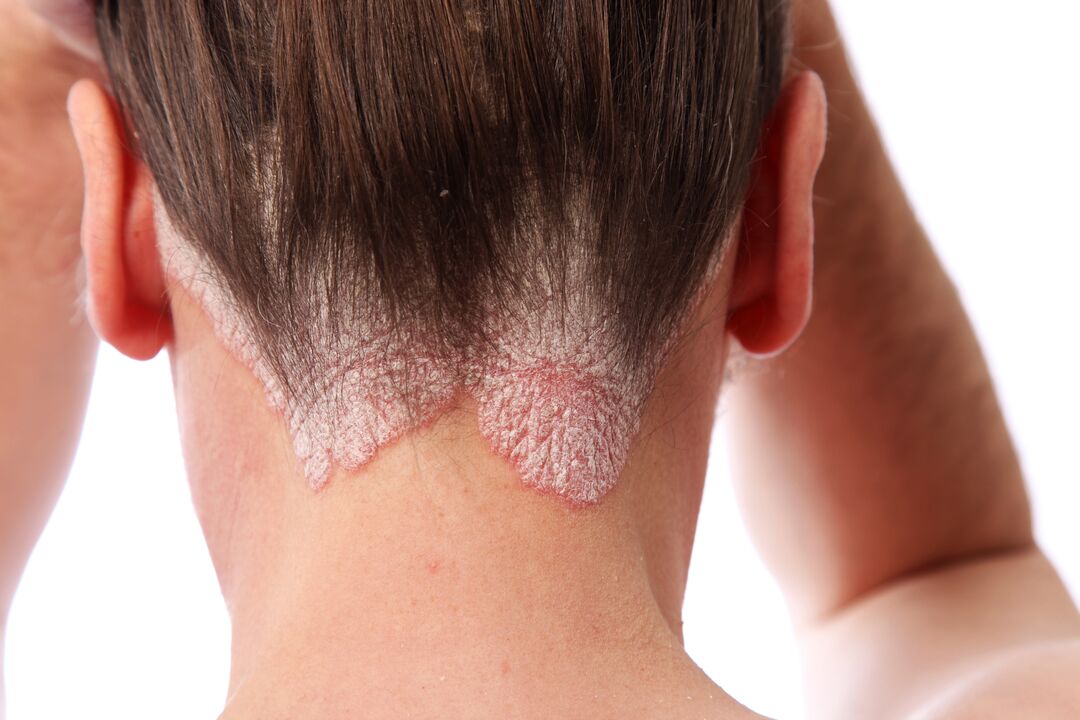
A psoríase do coiro cabeludo (principalmente do coiro cabeludo) é a forma máis común da enfermidade. É máis común a unha idade nova. Manifesta-se como manchas vermellas escamosas que pican e pican. O vermelhidão é case sempre perceptible, polo que provoca malestar emocional e leva ao illamento social da persoa.
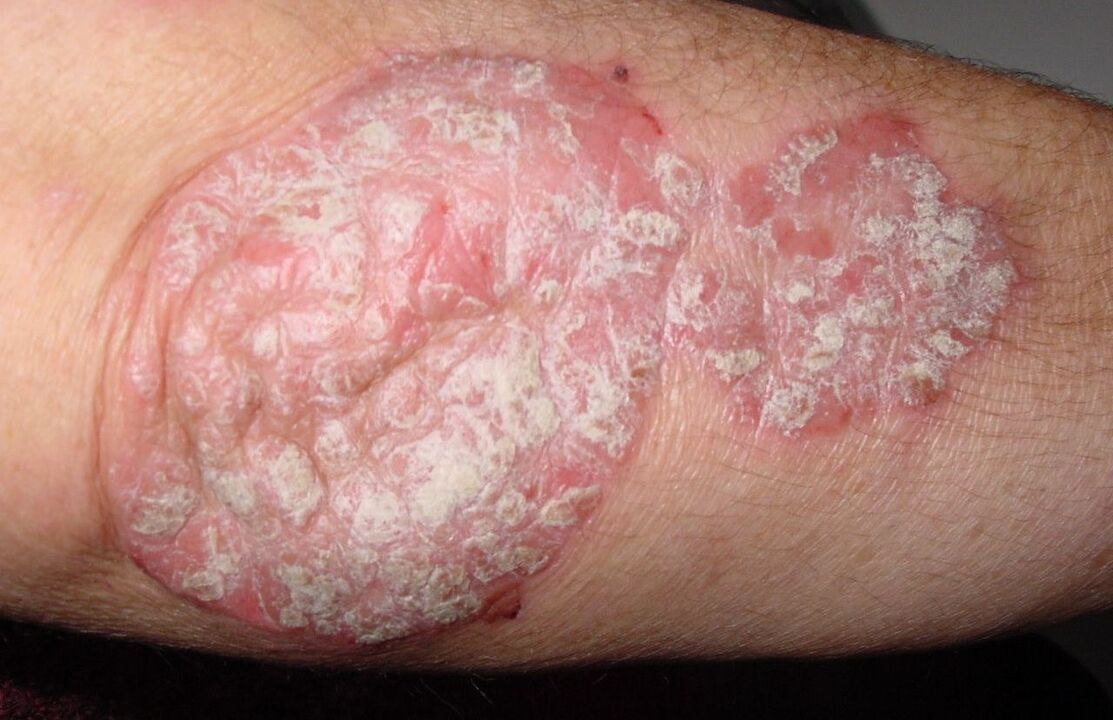
A psoríase do cóbado é unha enfermidade que afecta a persoas de mediana idade. Manifesta-se en forma de erupcións cutáneas nos lados extensores das articulacións do cóbado. A erupción esténdese cara ao exterior e fúndese: fórmase unha gran placa (placa), cuberta de escamas prateadas e lixeiramente inclinadas. Xunto coas escamas, quítase unha fina película protectora, deixando ao descuberto a superficie sangrante. O 80% das veces, as manchas desaparecen por si soas sen tratamento, pero ás veces engrosan (envellecen) e persisten durante anos, producindo lesións psoriásicas da articulación do cóbado.
Diagnóstico da psoríase
O diagnóstico e tratamento da psoríase é realizado por un dermatovenerólogo.
Diagnosticar a psoríase é fácil debido aos cambios característicos da pel. Unha análise xeral de sangue e a determinación do factor reumatoide úsanse como probas de laboratorio adicionais. Para diagnosticar a artrite psoriásica, indícase unha consulta cun reumatólogo e unha radiografía das articulacións afectadas. En casos raros, realízase unha biopsia da pel para o diagnóstico diferencial.
A psoríase debe distinguirse de enfermidades da pel similares: seborrea, lupus, etc.
Tratamento da psoríase
A psoríase é unha enfermidade crónica con fases de exacerbación (recorrencia de erupcións cutáneas) e remisión (desaparición das erupcións cutáneas). É imposible recuperarse da psoríase para sempre. Pode prolongar a remisión e reducir a intensidade das exacerbacións.
O tratamento eficaz só se pode atopar inmediatamente no 40% dos casos. Ás veces leva meses e anos. Polo tanto, coa excepción de exacerbacións graves e complicacións, a psoríase é tratada na casa. A eficacia do tratamento está influenciada polo tipo de psoríase, a idade, as comorbilidades, etc. Cun grao leve de psoríase, prescríbense preparacións tópicas: pomadas e cremas a base de:
- glucocorticoides;
- cinc;
- Alcatrán;
- ácido salicílico;
- Vitamina D3.
En casos graves de psoríase (25% da superficie da pel está afectada, danos articulares) e a ineficacia do tratamento local, prescríbese terapia complexa:
- Citostáticos que inhiben a división celular epidérmica;
- Inmunomoduladores que normalizan as respostas inmunitarias;
- Glucocorticosteroides, que regulan os procesos metabólicos e reducen a inflamación;
- medicamentos antiinflamatorios non esteroides (para reducir a coceira da pel);
- Multivitaminas.
Precísase fisioterapia: radiación ultravioleta, crioterapia, plasmaférese, hirudoterapia. Tamén se empregan remedios populares: pomadas a base de celidonia e manteca de porco, reina dos prados e vaselina, cera de abella e manteca de porco. Para normalizar a inmunidade, beben kvas caseiro de avea, unha infusión de follas de loureiro e unha decocção de endro.
A dieta, especialmente nas exacerbacións da psoríase, xoga un papel importante. Os alimentos picantes e doces están excluídos da dieta. A comida rápida e o alcol están prohibidos. A dieta debe ser equilibrada, rica en vitaminas e minerais.
Para evitar que a psoríase empeore, cómpre mellorar a súa saúde, evitar o estrés, a hipotermia e as enfermidades estacionais.
Aquí están as regras sinxelas para previr as exacerbacións da psoríase:
- non secar demasiado a pel;
- evitar a exposición prolongada ao sol;
- Evite as lesións na pel;
- Evita o estrés;
- non fumar nin abusar do alcohol.
A psoríase é contaxiosa?
Non hai un só caso documentado de transmisión de psoríase dunha persoa enferma a través do contacto doméstico ou doutro tipo. Polo tanto, crese que a psoríase non é contaxiosa.
Con que médico debes contactar?
Para comezar o tratamento oportuno e evitar a propagación da psoríase, póñase en contacto cun dermatovenerólogo. A consulta cun reumatólogo está indicada se hai artrite psoriásica.
























